Kutane Lymphome
Zuletzt aktualisiert: 15.12.2025 | Autor(in): Dr. Caroline Pfitzer
Epidemiologie
Ein Lymphom ist eine Krebserkrankung. Sie geht von den zum Immunsystem gehörenden weißen Blutkörperchen, den Lymphozyten, aus. Primär kutane Lymphome (Hautlymphome) manifestieren sich zunächst in der Haut, ohne dass weitere Organe beteiligt sind. Kutane Lymphome gehören zu den seltenen Erkrankungen. Die Inzidenz für Deutschland wird auf ca. 1 Neuerkrankung pro 100.000 Einwohner und Jahr geschätzt. Sie stellen eine heterogene (=uneinheitliche) Gruppe mit sehr unterschiedlicher klinischer Symptomatik und Prognose dar: Circa 73% der kutanen Lymphome können den kutanen T-Zell-Lymphomen (CTCL), 22% den kutanen B-Zell-Lymphomen (CBCL) und der kleinste Teil weiteren, seltenen Formen von kutanen Lymphomen zugeordnet werden. Aufgrund der Komplexität der Erkrankung sollten Patient:innen mit kutanen Lymphomen in enger Zusammenarbeit zwischen einem spezialisierten Zentrum und dem niedergelassenen Arzt bzw. der Ärztin behandelt werden.
Hautlymphome manifestieren sich zunächst in der Haut, ohne dass weitere Organe beteiligt sind.
Die bundesweite Selbsthilfegruppe »Kutane Lymphome« trifft sich jeden dritten Dienstag des Monats online. Mehr Informationen: hautlymphome-selbsthilfe.de
- REFERENZEN
- Patientenleitlinie, Arbeitsgemeinschaft Dermatologische Onkologie (ADO)
- S2k - Leitlinie - Kutane Lymphome (ICD10 C82 - C86), Update 2021
- Skin lymphoma. Lymphoma Action website. (Published March 2016. Updated April 2019.)
- Leitlinienreport
- Willemze R, Cerroni L, Kempf W, et al. The 2018 update of the WHO-EORTC classification for primary cutaneous lymphomas. Blood. 2019;133(16):1703-1714.
INTERESSENSKONFLIKTE
Der Autor/die Autorin hat keine Interessenskonflikte angegeben.
DACH-Allianz Hautlymphome
Zuletzt aktualisiert: 23.12.2025 | Autor(in): Anne Wispler
Die »DACH-Allianz Hautlymphome« wurde im Februar 2022 von Patientenorganisationen aus Deutschland, Österreich und der Schweiz (DACH-Region) gegründet. Die DACH-Allianz engagiert sich für die Anliegen von Hautlymphombetroffenen und informiert und sensibilisiert die Öffentlichkeit. Die DACH-Allianz Hautlymphome hat zum Ziel die Situation von Hautlymphom-Betroffenen länderübergreifend deutlich verbessern und das Bewusstsein für diese seltene Erkrankung stärken. Dafür steht ein wissenschaftlicher Beirat unterstützend zur Seite. Hautlymphom-Betroffene, ihre Angehörigen, Initiativen, Verbände und medizinische Fachexpert:innen aus dem Themenkreis »Hautlymphome« sind eingeladen, gemeinsam mit starker Stimme aufzutreten. Die DACH-Organisationen sind auf Wunsch auch gerne bei der Gründung einer Gesprächsgruppe behilflich. Mehr Informationen finden Sie hier und auf der Webseite der DACH-Allianz: https://hautlymphome.org/.
Die DACH-Allianz Hautlymphome bietet jedes Jahr eine länderübergreifende Informationsveranstaltung für PatientInnen mit Hautlymphomen an. Die Mitschnitte der diesjährigen Patientenvorträge vom Online-Forum Hautlymphome finden Sie auf dem YouTube-Kanal der DACH-Allianz Hautlymphome: https://www.youtube.com/@DACH-Allianz-Hautlymphome. Die Expertinnen und Experten Prof. Guenova, Dr. Elsayad, Dr. Dobos und Prof. Theurich informieren anschaulich über aktuelle Themen zur Diagnostik und Therapie von Hautlymphomen. Nach jedem Vortrag wurden die im Chat gestellten Fragen direkt beantwortet, sodass Patientinnen und Patienten wichtige Einblicke aus Sicht von Ärztinnen, Ärzten und Betroffenen erhielten.
Die »DACH-Allianz Hautlymphome« wurde im Februar 2022 von Patientenorganisationen aus Deutschland, Österreich und der Schweiz (DACH-Region) gegründet. Mehr Informationen: hautlymphome.org
INTERESSENSKONFLIKTE
Der Autor/die Autorin hat keine Interessenskonflikte angegeben.
Klinik der Mycosis fungoides (MF)
Zuletzt aktualisiert: 15.12.2025 | Autor(in): Dr. Caroline Pfitzer
Die Mycosis fungoides (MF) ist die häufigste Form des CTCL und macht in etwa die Hälfte (=50%) aller kutanen Lymphome aus. Aufgrund dessen wird im Folgenden auf die Klinik dieser Erkrankung eingegangen. Klassischerweise wird die MF in verschiedene Krankheitsstadien eingeteilt. Diese müssen nicht zwingend aufeinander folgen. Es ist eher von einem chronischen Krankheitsverlauf auszugehen. Einzelne Herde können immer wieder auftreten und sind oftmals gut therapierbar. Ein Fortschreiten der Erkrankung wird deutlich seltener beobachtet.
Ekzem-Stadium (Patch-Stadium)
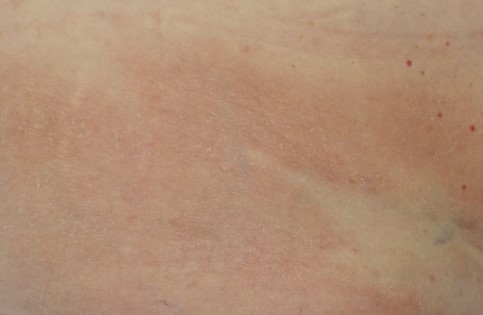
Anfänglich finden sich häufig an den Flanken sowie an den Innenseiten der Oberschenkel und Oberarme bräunliche oder gerötete, flache und gering-schuppende Hautveränderungen (Patches). Eine flächige Zunahme und Ausdehnung auf alle Körperpartien sind möglich. Die Hautveränderungen können ähnlich wie bei anderen entzündlichen Hauterkrankungen, wie z.B. Neurodermitis (Ekzem) oder Psoriasis vulgaris (Schuppenflechte) aussehen. Oftmals besteht Juckreiz an den betroffenen Hautarealen. Das ´Ekzem-Stadium´ kann ohne wesentliche Änderungen über Jahre bis Jahrzehnte bestehen.
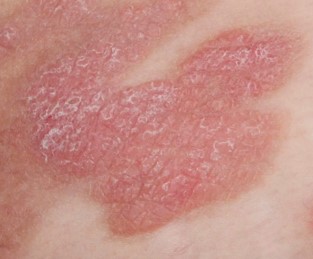
Plaque-Stadium
Als Plaques (französisch = Platte) werden erhabene Hautveränderungen bezeichnet. Diese sind meist rötlich, relativ scharf begrenzt und können teilweise schuppend sein. Dieses Anwachsen über das Hautniveau basiert auf einem vermehrten Einwandern der bösartig veränderten Lymphozyten (im Folgenden: Tumorzellen) in die Haut. Sie können gleichzeitig mit den Patches bestehen oder auch aus diesen entstehen.
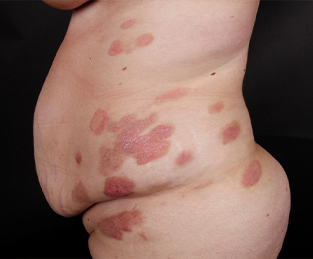
Tumor-Stadium:
Zum Fortschreiten der Erkrankung kommt es bei circa einem Fünftel (=20%) der Patient:innen, die von einer MF betroffen sind. Durch die Vermehrung von Tumorzellen in der Haut entstehen Knoten, welche das Tumorstadium charakterisieren. Daneben sind zumeist auch Hautveränderungen im Sinne von Patches und Plaques zu sehen. Im Zentrum der Knoten kann es zu offenen Stellen (Ulzerationen) kommen. Da die Haut an erkrankten Stellen nicht mehr intakt ist, können leichter Bakterien eindringen und eine Infektion auslösen. Das Tumor-Stadium kann von Fieber und Abgeschlagenheit begleitet sein.
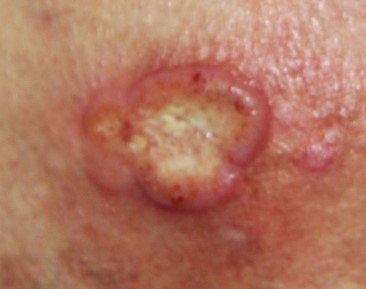
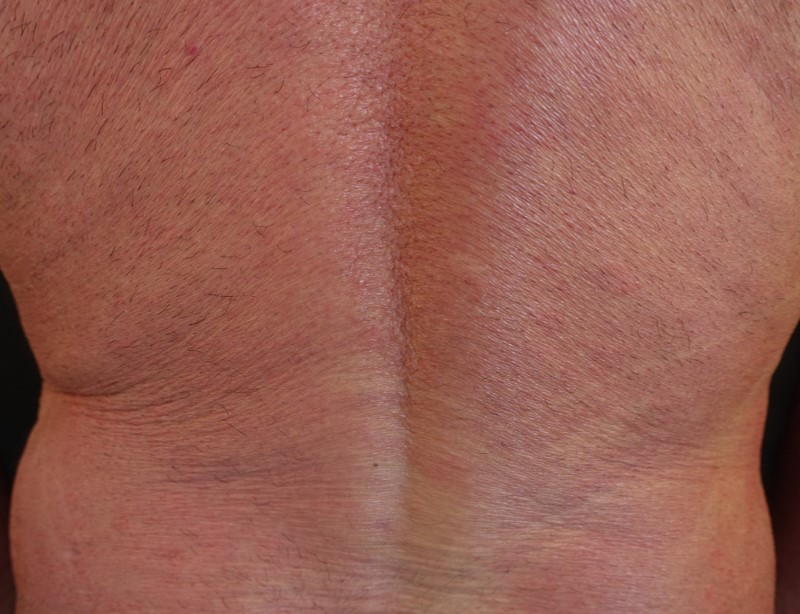
Erythrodermie-Stadium:
In einigen Fällen kann es auch zu einer vollständigen oder fast vollständigen Rötung (Erythem) der Haut kommen. Diese Hautrötung, auch Erythrodermie genannt, ist in der Regel mit einem Juckreiz oder Brennen der Haut verbunden. Betroffene Patient:innen können unter Hitzewallungen sowie Schüttelfrost leiden. In diesem Stadium ist ebenfalls die Infektionsgefahr erhöht.
Die Mycosis fungoides ist die häufigste Form des kutanen T-Zell-Lymphoms.
Die Mycosis fungoides wird klassischerweise in die Krankheitsstadien Patch-, Plaque-, Tumor- und Erythrodermie-Stadium eingeteilt.
- REFERENZEN
- Patientenleitlinie, Arbeitsgemeinschaft Dermatologische Onkologie (ADO)
- S2k - Leitlinie - Kutane Lymphome (ICD10 C82 - C86), Update 2021
- Skin lymphoma. Lymphoma Action website. (Published March 2016. Updated April 2019.)
- Leitlinienreport
- Willemze R, Cerroni L, Kempf W, et al. The 2018 update of the WHO-EORTC classification for primary cutaneous lymphomas. Blood. 2019;133(16):1703-1714.
INTERESSENSKONFLIKTE
Der Autor/die Autorin hat keine Interessenskonflikte angegeben.
Diagnostik
Zuletzt aktualisiert: 15.12.2025 | Autor(in): Dr. Caroline Pfitzer
Bei der Mehrheit der Lymphome der Haut kann die Diagnose bereits klinisch vermutet werden, dennoch sind histologische, immunhistologische und molekularbiologische Untersuchungen zur Sicherung unerlässlich. Neben der Inspektion des gesamten Hautorgans ist die klinische Untersuchung aller Lymphknotenstationen Bestandteil der Erstuntersuchung.
Die Diagnostik kutaner Lymphome soll durch eine Hautprobe mit histologischer Untersuchung einer repräsentativen Hautveränderung erfolgen. Eine genaue Einordnung der Natur des Lymphoms ist nur durch immunhistologische Zusatzuntersuchungen möglich. Bei Verdacht auf Blutbefall wird die Durchführung einer FACS-Analyse/Durchflusszytometrie empfohlen. Eine molekularbiologische Klonalitätsanalyse der Hautprobe, Blutprobe und ggf. Lymphknotenbiopsie sollte erfolgen.
Bildgebende Untersuchungen, eine Lymphknoten- bzw. Knochenmarksbiopsie sowie Laboruntersuchungen zum Ausschluss einer extrakutanen Beteiligung oder eines sekundär kutanen Lymphoms sollen in Abhängigkeit vom histologischen Subtyp des Lymphoms und dem Tumorstadium erfolgen.
Bei der Mehrheit der Lymphome der Haut kann die Diagnose bereits klinisch vermutet werden, dennoch sind histologische, immunhistologische und molekularbiologische Untersuchungen zur Sicherung unerlässlich.
- REFERENZEN
- Patientenleitlinie, Arbeitsgemeinschaft Dermatologische Onkologie (ADO)
- S2k - Leitlinie - Kutane Lymphome (ICD10 C82 - C86), Update 2021
- Skin lymphoma. Lymphoma Action website. (Published March 2016. Updated April 2019.)
- Leitlinienreport
- Willemze R, Cerroni L, Kempf W, et al. The 2018 update of the WHO-EORTC classification for primary cutaneous lymphomas. Blood. 2019;133(16):1703-1714.
INTERESSENSKONFLIKTE
Der Autor/die Autorin hat keine Interessenskonflikte angegeben.
Therapie
Zuletzt aktualisiert: 15.12.2025 | Autor(in): Dr. Caroline Pfitzer
Da die kutanen Lymphome eine heterogene Gruppe von Erkrankungen darstellen, basieren die Behandlungsstrategien auf der Art des Hautlymphoms (genaue Diagnose), dem Stadium und der Ausdehnung des Lymphoms.
Die Wahl der Behandlung wird in den meisten Fällen in einem interdisziplinären Tumorboard intensiv und hoch kompetent besprochen. Das Tumorboard ist Bestandteil eines durch die Deutsche Krebsgesellschaft (DKG) zertifizierten Hautkrebszentrums. Neben dem behandelnden Arzt/der behandelnden Ärztin sind dort auch Kollegen weiterer Fachabteilungen an der Empfehlung einer entsprechenden Therapie beteiligt.
Auf jeden Fall muss die Therapie der CTCL abgegrenzt werden von der Therapie der CBCL. Auch unterscheidet sich die Therapie von kutanen Lymphomen von der von Leukämien oder systemischen Lymphomen.
Das Spektrum der Behandlungen reicht von der örtlichen Anwendung von zumeist Kortison-haltigen Salben/Cremes über Lichttherapien bis hin zu Antikörpern und (evtl. kombinierten) Chemotherapien, welche meist als Tabletten oder als Infusionen verabreicht werden.
Darüber hinaus werden für bestimmte Hautlymphome und Stadien einer Erkrankung technisch aufwendige, aber sehr gut erprobte Verfahren wie die extrakorporale Photopherese (ECP) eingesetzt.
Die Behandlungsstrategien basieren auf der Art des Hautlymphoms (genaue Diagnose), dem Stadium und der Ausdehnung des Lymphoms. Sie reichen von Lokal- über Lichttherapien bis hin zu Systemtherapien.
- REFERENZEN
- Patientenleitlinie, Arbeitsgemeinschaft Dermatologische Onkologie (ADO)
- S2k - Leitlinie - Kutane Lymphome (ICD10 C82 - C86), Update 2021
- Skin lymphoma. Lymphoma Action website. (Published March 2016. Updated April 2019.)
- Leitlinienreport
- Willemze R, Cerroni L, Kempf W, et al. The 2018 update of the WHO-EORTC classification for primary cutaneous lymphomas. Blood. 2019;133(16):1703-1714.
INTERESSENSKONFLIKTE
Der Autor/die Autorin hat keine Interessenskonflikte angegeben.
Link copied to clipboard!


